Você já sentiu uma dor no glúteo que insiste em aparecer depois de alguns quilômetros e parecia a temida ciática? Essa sensação pode ser como um alarme falso: incômoda e traiçoeira, mas com causa diferente do que muita gente imagina.
Estudos clínicos e relatos de especialistas indicam que até 8% dos casos de dor irradiada atribuída à lombar têm origem muscular. A Síndrome do Piriforme surge quando o músculo piriforme comprime o nervo ciático, causando dor, formigamento ou perda de força em corredores de todas as idades.
Muitos conselhos populares ficam na superfície: alongamento genérico, pausa indefinida na corrida ou tratamentos pontuais que não atacam a causa. Na minha experiência, essas soluções rápidas frequentemente prolongam o problema ou levam a recaídas.
Neste artigo eu proponho um caminho prático e embasado: explico como diferenciar a síndrome do piriforme da ciática verdadeira, mostro testes úteis para identificar o problema e descrevo um plano de tratamento voltado a quem corre, com etapas claras para retorno seguro à pista.
O que é síndrome do piriforme?
Imagine um cabo apertando um cano: o fluxo fica lento e provoca problemas no caminho. A síndrome do piriforme funciona de forma parecida. O músculo piriforme pressiona o nervo e gera dor no glúteo que às vezes desce pela perna.
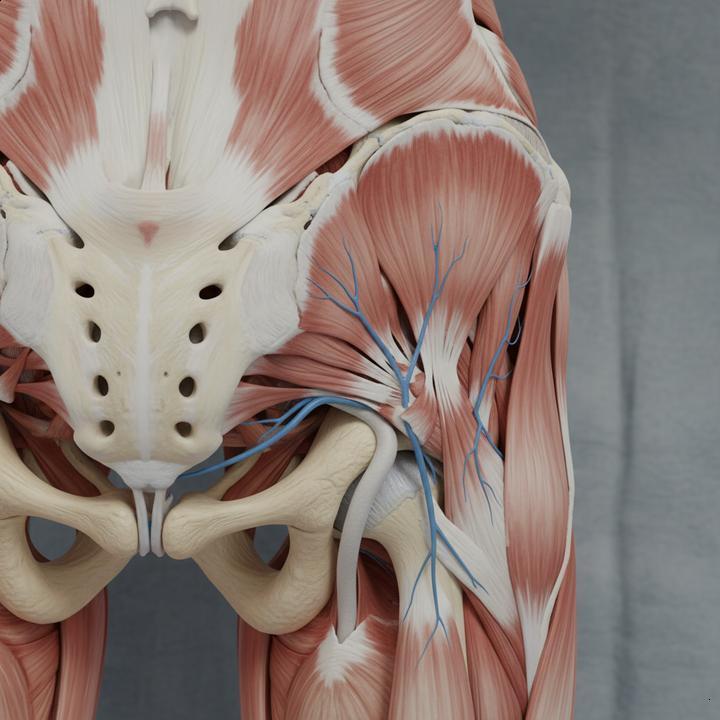
Anatomia do piriforme e relação com o nervo ciático
Músculo piriforme é um músculo pequeno, logo abaixo do glúteo. Ele ajuda a girar o quadril e estabilizar a pelve quando você corre.
O nervo ciático passa muito perto ou até por dentro desse músculo em algumas pessoas. Estudos anatômicos sugerem variação em cerca de 10–15% dos casos, o que aumenta o risco de compressão.
Na prática, essa proximidade explica por que uma lesão no piriforme causa sintomas que parecem vir da lombar.
Como a compressão causa dor irradiada
Dor irradiada ocorre quando o nervo é comprimido ou inflamado. A sensação pode ser queimação, formigamento ou choque elétrico descendo pela perna.
A pressão altera a condução do nervo. Com isso, sinais de dor se espalham para áreas distantes do ponto de origem.
Em corredores, a dor costuma piorar após treinos longos ou subidas repetidas.
Causas comuns em corredores
Uso repetitivo do quadril é a causa mais frequente em quem corre. Corridas longas, aumentos súbitos de volume e técnica ruim forçam o piriforme.
Outros fatores incluem encurtamento muscular, assimetria do passo e quedas que geram inflamação local. Problemas na coluna lombar também podem provocar sintomas semelhantes.
Na minha experiência, tratar só a dor sem ajustar o treino leva a volta do problema. Por isso é essencial olhar corrida, força e mobilidade juntos.
Como identificar: sintomas e diagnóstico
Identificar a síndrome do piriforme exige olhar sintomas, testes físicos e descartar problemas na coluna. A combinação desses três elementos confirma ou afasta o diagnóstico.
Sinais e sintomas típicos versus ciática verdadeira
Dor no glúteo é o sinal mais comum da síndrome do piriforme. A dor costuma ser localizada no quadril e pode irradiar pela parte de trás da perna.
Na ciática verdadeira, a dor frequentemente vem da lombar e pode vir acompanhada de fraqueza ou perda de sensibilidade em um padrão de pele. Esses déficits motores são menos comuns na síndrome do piriforme.
Um teste simples em consultório pode ajudar a diferenciar. Eu sempre observo como a dor muda com movimentos do quadril e da coluna.
Exames clínicos e testes específicos (FAIR, Freiberg)
Teste FAIR é um exame rápido que reproduz a dor ao juntar flexão, adução e rotação interna do quadril. Se a manobra provoca dor no glúteo, o resultado é sugestivo.
Teste de Freiberg provoca dor ao forçar a rotação interna com o joelho estendido. É menos sensível, mas útil em conjunto com outros sinais.
Ambos os testes não são 100% definitivos. Eles servem para apontar suspeita. Exames adicionais confirmam o quadro quando há dúvida.
Quando pedir imagem ou encaminhar para especialista
Exclusão lombar é necessária quando há sinais neurológicos claros ou dor que não melhora. Ressonância magnética da coluna esclarece se há hérnia ou compressão vertebral.
Pedir imagem do quadril pode ajudar em casos atípicos ou quando se suspeita outra causa. Encaminhe para especialista se houver fraqueza progressiva, dor intensa que não cede ou se o diagnóstico for incerto.
Na prática, começar por exame clínico e reavaliar após intervenções simples costuma ser eficiente. Se não houver melhora, busque avaliação especializada.
Tratamentos eficazes para corredores
Há opções simples e eficientes para tratar a síndrome do piriforme em corredores. Primeiro tratamos com estratégias conservadoras e só então avançamos se necessário.
Intervenções conservadoras: alongamento, fortalecimento e treino de técnica
Alongamento e fortalecimento são a base do tratamento. Eles reduzem tensão no piriforme e melhoram controle do quadril.
Exercícios simples incluem ponte glútea, clamshell e alongamento do piriforme. Faça 2 a 3 séries de 10–15 repetições para força.
Melhorar a técnica de corrida diminui sobrecarga. Eu peço aos corredores que analisem cadência e postura ao correr.
Terapias complementares: liberação miofascial, terapia manual e eletroterapia
Liberação miofascial e terapia manual aliviam pontos de tensão e dor. Técnicas manuais ajudam a reduzir aderências e a melhorar mobilidade.
Modalidades como eletroterapia TENS podem diminuir dor aguda temporariamente. Use como complemento, não como única intervenção.
Procure um fisioterapeuta experiente para aplicar essas técnicas de forma segura.
Protocolos práticos: plano de 6 semanas para readaptação à corrida
Plano de 6 semanas ajuda a voltar à corrida com segurança. A ideia é progredir volume e intensidade aos poucos.
Semana 1–2: foco em mobilidade, força leve e caminhada. Semana 3–4: introdução de trotes curtos e maior carga de força. Semana 5–6: aumentar tempo de corrida e incluir treinos de ritmo.
Um bom marco é conseguir correr sem dor por 20–30 minutos antes de aumentar a intensidade.
Quando considerar infiltração ou avaliação por especialista
6 semanas sem melhora é um sinal de alerta para reavaliar. Considere infiltração ou avaliação especializada se a dor persistir.
Infiltração com anestésico e corticoide pode ajudar em casos refratários. Avaliação por especialista é necessária quando há perda de força ou dor progressiva.
Eu recomendo tentar as estratégias conservadoras primeiro e documentar a resposta antes de avançar para procedimentos invasivos.
Conclusão
Tratável com fisioterapia é a resposta direta: a síndrome do piriforme costuma melhorar com abordagens conservadoras bem aplicadas.
Foco em força e mobilidade reduz a pressão sobre o nervo e melhora o padrão de corrida. Simples ajustes no treino fazem grande diferença.
Para a maioria dos corredores, um plano bem guiado de poucas semanas é suficiente para voltar a treinar sem dor. Monitore resposta e avance gradualmente.
Se a dor persistir ou houver perda de força, busque avaliação especializada. Eu recomendo documentar a evolução e reavaliar após seis semanas de terapia.
false
FAQ – Síndrome do Piriforme: dúvidas frequentes de corredores
O que é a síndrome do piriforme?
É a compressão ou irritação do nervo ciático pelo músculo piriforme, causando dor no glúteo que pode irradiar pela perna.
Como diferenciar da ciática lombar?
A dor na síndrome do piriforme costuma ser mais localizada no glúteo e relacionada ao movimento do quadril. A ciática lombar costuma apresentar sinais de origem na coluna, como fraqueza ou perda sensorial em padrões específicos.
Quais são os sintomas mais comuns?
Dor localizada no glúteo, sensação de formigamento ou queimação que pode descer pela perna, piora após corrida longa ou ao permanecer sentado.
Quais tratamentos funcionam para corredores?
Intervenções conservadoras: alongamento, fortalecimento do quadril, correção da técnica de corrida, liberação miofascial e terapia manual, além de progressão gradual do treino.
Quanto tempo leva para a recuperação?
A maioria responde em poucas semanas com um plano bem guiado; geralmente há melhora significativa em cerca de 4 a 6 semanas quando o tratamento é seguido corretamente.
Quando devo procurar especialista ou considerar infiltração?
Procure avaliação se houver dor intensa que não melhora após 6 semanas, perda de força, sinais neurológicos ou se o diagnóstico for incerto; infiltração pode ser opção em casos refratários.






